GUÍA PRÁCTICA CLÍNICA:
PARA LA EVALUACIÓN Y EL MANEJO DE PACIENTES CON ESTENOSIS AÓRTICA SEVERA (2018)
DESCARGAR
VERSIÓN
ARTÍCULO
DESCARGAR
VERSIÓN
EXTENSA
DESCARGAR
ANEXOS
DESCARGAR
VERSIÓN
CORTA
DESCARGAR RECOMENDACIONES Y FLUJOGRAMAS
vacio
vacio
Ámbito
- Esta guía debe ser usada en todos los establecimientos del seguro social del Perú (EsSalud), según lo correspondiente a su nivel de atención.
Población y alcance
- Población: pacientes con estenosis aórtica severa.
- Alcance: evaluación y manejo de la estenosis aórtica severa.
Autores
Expertos clínicos:
- Gálvez Caballero David Germán
- Conde Vela, César Nicolás
- Espinoza Rivas Gladys Martha
- Morón Castro Julio Alberto
- Ortega Díaz Jorge Luis
- Rodríguez Urteaga Zoila Ivonne
- Van Dyck Arbulú Hector Edward
Metodólogos:
- Huaringa Marcelo Jorge
- Taype Rondán Álvaro
Coordinadores:
- Timaná Ruiz Raúl
Metodología
Resumen de la metodología:
- Conformación del GEG: La Dirección de Guías de Práctica Clínica, Farmacovigilancia y Tecnovigilancia, del Instituto de Evaluación de Tecnologías en Salud e Investigación (IETSI) del Seguro Social del Perú (EsSalud), conformó un grupo elaborador de la guía (GEG), que incluyó médicos especialistas y metodólogos.
- Planteamiento de preguntas clínicas: En concordancia con los objetivos y alcances de esta GPC, se formularon las preguntas clínicas.
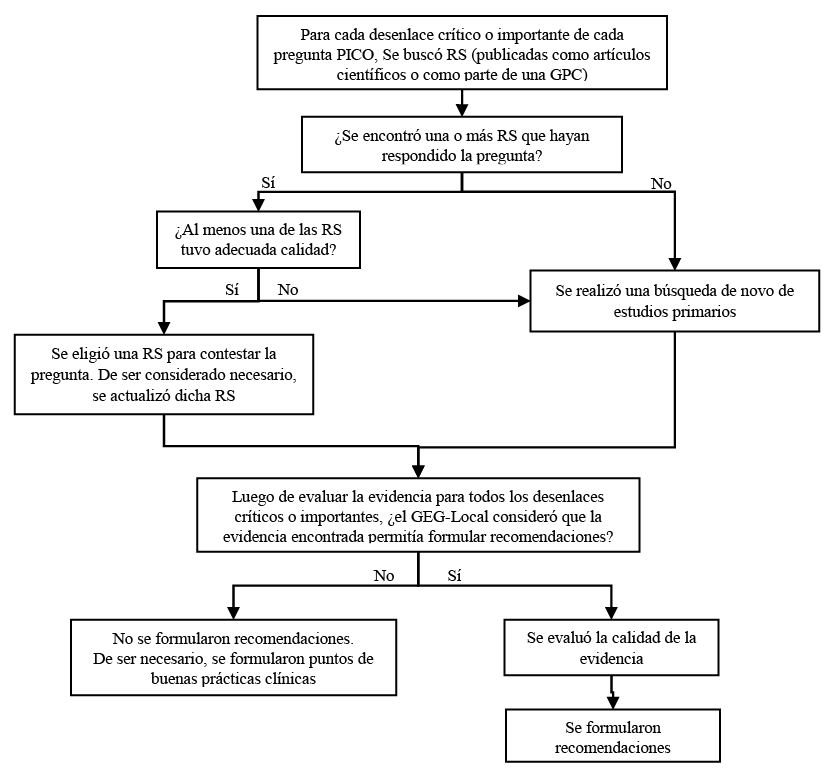
- Búsqueda de la evidencia para cada pregunta: Para cada pregunta clínica, se realizaron búsquedas de revisiones sistemáticas (publicadas como artículos científicos o guías de práctica clínica). De no encontrar revisiones de calidad, se buscaron estudios primarios, cuyo riesgo de sesgo fue evaluado usando herramientas estandarizadas.
- Evaluación de la certeza de la evidencia: Para graduar la certeza de la evidencia, se siguió la metodología Grading of Recommendations Assessment, Development, and Evaluation (GRADE), y se usaron tablas de Summary of Findings (SoF).
- Formulación de las recomendaciones: El GEG revisó la evidencia recolectada para cada una de las preguntas clínicas en reuniones periódicas, en las que formuló las recomendaciones usando la metodología GRADE, otorgándole una fuerza a cada una. Para ello, se tuvo en consideración los beneficios y daños de las opciones, valores y preferencias de los pacientes, aceptabilidad, factibilidad, equidad y uso de recursos. Estos criterios fueron presentados y discutidos, tomando una decisión por consenso o mayoría simple. Asimismo, el GEG emitió puntos de buenas prácticas clínicas (BPC) sin una evaluación formal de la evidencia, y mayormente en base a su experiencia clínica.
- Revisión externa: La presente GPC fue revisada en reuniones con profesionales representantes de otras instituciones, tomadores de decisiones, y expertos externos.
Flujogramas que resumen el contenido de la GPC
vacio
vacio
1. Clasificación de severidad
Descargar PDF con el desarrollo de la pregunta.
BPC 1:
Para clasificar a los pacientes diagnosticados con estenosis aórtica en estenosis aórtica leve, moderada o severa; usar el sistema de clasificación de estenosis aórtica propuesto por la guía de AHA/ACC 2014 (no modificada en la actualización AHA/ACC 2017).
2. Score de riesgo quirúrgico
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con estenosis aórtica severa con indicación de SAVR o TAVR, sugerimos aplicar los scores de EuroSCORE II y STS para evaluar el riesgo quirúrgico para reemplazo valvular. (Recomendación Débil a favor, certeza muy baja de la evidencia)
BPC 1:
Se clasificará a los pacientes con estenosis aórtica severa según su riesgo quirúrgico como:
- Riesgo Bajo: STS ó EuroSCORE II < 4%, sin fragilidad, ni comorbilidades y sin impedimentos para el procedimiento específico
- Riesgo Intermedio: STS ó EuroSCORE II entre 4% a 8%, con fragilidad no más que leve o con compromiso de no más de un órgano/sistema mayor que no mejorará postoperatoriamente, e impedimentos mínimos para el procedimiento específico.
- Riesgo Alto: STS ó EuroSCORE II > 8%, o con fragilidad moderada – severa, con compromiso de no más de 2 órganos/sistemas mayores que no mejorarán postoperatoriamente, o un posible impedimento para el procedimiento específico.
- Riesgo Prohibitivo: riesgo preoperatorio de mortalidad y morbilidad > 50% al año, con compromiso de ≥ 3 órganos/sistemas mayores que no mejorarán postoperatoriamente, fragilidad severa, o un impedimento severo para el procedimiento específico
3. Reemplazo valvular aórtico o esperar que el paciente desarrolle síntomas
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con estenosis aórtica severa asintomática, sugerimos no realizar reemplazo valvular aórtico temprano de forma rutinaria. (Recomendación débil a favor, certeza muy baja de la evidencia)
BPC 1:
Los pacientes con estenosis aórtica severa asintomática serán programados para reemplazo valvular temprano si tienen alguna de las siguientes condiciones:
- Pacientes con FE del VI < 50%
- Calcificación severa en válvula aórtica (≥3000 AU en hombres ó ≥1600 AU en mujeres)
- Un rápido incremento en la velocidad transaórtica (>0.3 m/s de incremento por año)
- Estenosis aórtica muy severa (velocidad transaórtica ≥ 5.5 m/s o gradiente de presión media ≥ 60 mmHg)
- Cambios hemodinámicos adversos (síntomas o disminución de la presión arterial) durante la prueba de esfuerzo
- Hipertensión pulmonar severa sin otra explicación
BPC 2:
Los pacientes con estenosis aórtica severa asintomática deberán ser evaluados clínicamente cada 6 meses o cuando el paciente presente síntomas relacionados a la enfermedad (disnea, angina o sincope).
BPC 3:
Los pacientes con estenosis aórtica severa asintomática, que empiecen a desarrollar síntomas serán avaluados para estratificación de riesgo y programación de reemplazo valvular aórtico.
4. Reemplazo valvular aórtico o el reemplazo valvular aórtico percutáneo (TAVR)
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En gestantes con síntomas de labor de PPT (contracciones uterinas) y membranas intactas, recomendamos realizar ecografía transvaginal para medir la longitud cervical. (Recomendación débil a favor, certeza muy baja de la evidencia)
Recomendación 2:
Si la longitud cervical es menor a 15mm, recomendamos seguir el protocolo de PPT. (Recomendación débil a favor, certeza muy baja de la evidencia)
Recomendación 3:
Si la longitud cervical se encuentra entre 15 a 30mm, recomendamos considerar seguir el protocolo de PPT. (Recomendación débil a favor, certeza muy baja de la evidencia)
Recomendación 4:
Si la longitud cervical es mayor a 30mm, sugerimos no seguir el protocolo de PPT. (Recomendación fuerte a favor, certeza moderada de la evidencia)
BPC 1:
En pacientes con estenosis aórtica severa sintomática con expectativa de vida de más de un año, se debe realizar el reemplazo valvular aórtico.
BPC 2:
En los pacientes con estenosis aórtica severa sintomática con expectativa de vida de más de un año y riesgo quirúrgico bajo, considerar como tratamiento de primera elección la SAVR, sin necesidad de una evaluación previa por el Heart Team.
BPC 3:
En pacientes con estenosis aórtica severa sintomática con expectativa de vida de más de un año y que tengan riesgo quirúrgico intermedio (que además tengan: criterios de fragilidad, edad muy avanzada, índice de masa corporal inadecuado, o una co-morbilidad severa), riesgo quirúrgico alto, o que sean considerados inoperables: realizar una evaluación por el Heart Team para decidir su manejo.
BPC 4:
En pacientes con estenosis aórtica severa sintomática, en situaciones de emergencia, descompensación aguda, o en una cirugía no cardiaca; y que tengan indicación de reemplazo valvular: considerar realizar valvulotomía percutánea como terapia puente para SAVR o TAVR.
BPC 5:
En pacientes con estenosis aórtica severa sintomática que tengan una expectativa de vida menor a un año, contraindicar SAVR y TAVR y realizar manejo paliativo.
BPC 6:
En pacientes con estenosis aórtica severa sintomática que sean sometidos a TAVR, seguir los procedimientos establecidos en las guías de procedimientos o protocolos locales.
BPC 7:
Las discordancias en la estratificación de riesgo o manejo serán decididas por el Heart Team.
5. Abordaje de primera elección para el TAVR
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con estenosis aórtica severa en los que se decida realizar TAVR, recomendamos que el abordaje de primera elección sea el transfemoral. (Recomendación débil a favor, certeza muy baja de la evidencia)
BCP 1:
Cuando la vía transfemoral no sea posible, el Heart Team evaluará cada caso particular para definir el posible uso de otros abordajes como trans-subclavio, transapical, o transaórtico. El Heart Team tomará esta decisión en base a estudios de imágenes invasivos y/o no invasivos.
6. Intervención coronaria percutánea
Descargar PDF con el desarrollo de la pregunta.
Recomendación 1:
En pacientes con estenosis aórtica severa en los que se decida realizar TAVR, que además presentan enfermedad arterial coronaria severa, sugerimos realizar PCI. (Recomendación débil a favor, certeza muy baja de la evidencia)
Recomendación 2:
En pacientes con estenosis aórtica severa en los que se decida realizar TAVR, que además presentan enfermedad arterial coronaria severa para la cual se haya decidido realizar PCI, sugerimos que el PCI sea realizado antes del TAVR. (Recomendación débil a favor, certeza muy baja de la evidencia)
BPC 1:
Realizar revascularización miocárdica (PCI para aquellos sometidos a TAVR, o cirugía de revascularización coronaria para aquellos sometidos a SAVR) cuando se encuentre enfermedad arterial coronaria severa (reducción ≥70% en el diámetro de alguna arteria coronaria mayor, o reducción ≥50% en el diámetro del tronco de la coronaria izquierda).
7. Heart Team
Descargar PDF con el desarrollo de la pregunta.
BCP 1:
Los establecimientos de salud que realicen cirugía cardiovascular en pacientes con estenosis aórtica severa de riesgo quirúrgico intermedio, alto y/o riesgo prohibitivo deberían conformar un Heart Team que estará a cargo de decidir el manejo del paciente.
BCP 2:
El Heart Team debe estar conformado al menos por:
- Cardiólogo clínico con experiencia en patología valvular
- Cardiólogo experto en imagen cardiovascular
- Cardiólogo Intervencionista
- Cirujano Cardiovascular con experiencia en patología valvular
Referencias bibliográficas
- Nkomo VT, Gardin JM, Skelton TN, Gottdiener JS, Scott CG, Enriquez-Sarano M. Burden of valvular heart diseases: a population-based study. The Lancet. 2006;368(9540):1005-11.
- Otto CM, Prendergast B. Aortic-valve stenosis—from patients at risk to severe valve obstruction. New England Journal of Medicine. 2014;371(8):744-56.
- Varadarajan P, Kapoor N, Bansal RC, Pai RG. Clinical profile and natural history of 453 nonsurgically managed patients with severe aortic stenosis. The Annals of thoracic surgery. 2006;82(6):2111-5.
- Pellikka PA, Nishimura RA, Bailey KR, Tajik AJ. The natural history of adults with asymptomatic, hemodynamically significant aortic stenosis. Journal of the American College of Cardiology. 1990;15(5):1012-7.
- Schwarz F, Baumann P, Manthey J, Hoffmann M, Schuler G, Mehmel HC, et al. The effect of aortic valve replacement on survival. Circulation. 1982;66(5):1105-10.
- Pellikka PA, Sarano ME, Nishimura RA, Malouf JF, Bailey KR, Scott CG, et al. Outcome of 622 adults with asymptomatic, hemodynamically significant aortic stenosis during prolonged follow-up. Circulation. 2005;111(24):3290-5.
- Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, et al. AGREE II: advancing guideline development, reporting and evaluation in health care. Canadian Medical Association Journal. 2010;182(18):E839-E42.
- Ministerio de Salud. Documento técnico: Metodología para la de documento técnico elaboración guías de practica clínica. Lima, Perú: MINSA; 2015.
- Shea BJ, Reeves BC, Wells G, Thuku M, Hamel C, Moran J, et al. AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. Bmj. 2017;358:j4008.
- Higgins JP, Altman DG, Gøtzsche PC, Jüni P, Moher D, Oxman AD, et al. The Cochrane Collaboration’s tool for assessing risk of bias in randomised trials. Bmj. 2011;343:d5928.
- Wells G, Shea B, O’connell D, Peterson J, Welch V, Losos M, et al. The Newcastle-Ottawa Scale (NOS) for assessing the quality of nonrandomised studies in meta-analyses. Ottawa (ON): Ottawa Hospital Research Institute; 2009. Available in March. 2016.
- Whiting PF, Rutjes AW, Westwood ME, Mallett S, Deeks JJ, Reitsma JB, et al. QUADAS-2: a revised tool for the quality assessment of diagnostic accuracy studies. Annals of internal medicine. 2011;155(8):529-36.
- Andrews JC, Schünemann HJ, Oxman AD, Pottie K, Meerpohl JJ, Coello PA, et al. GRADE guidelines: 15. Going from evidence to recommendation—determinants of a recommendation’s direction and strength. Journal of clinical epidemiology. 2013;66(7):726-35.
- Andrews J, Guyatt G, Oxman AD, Alderson P, Dahm P, Falck-Ytter Y, et al. GRADE guidelines: 14. Going from evidence to recommendations: the significance and presentation of recommendations. Journal of clinical epidemiology. 2013;66(7):719-25.
- Nishimura RA, Otto CM, Bonow RO, Carabello BA, Erwin JP, 3rd, Fleisher LA, et al. 2017 AHA/ACC Focused Update of the 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2017;135(25):e1159-e95.
- Nishimura RA, Otto CM, Bonow RO, Carabello BA, Erwin JP, 3rd, Guyton RA, et al. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129(23):e521-643.
- Baumgartner H, Falk V, Bax JJ, De Bonis M, Hamm C, Holm PJ, et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. European heart journal. 2017;38(36):2739-91.
- Tarasoutchi F, Montera MW, Grinberg M, Barbosa MR, Piñeriro DJ, Sánchez CRM, et al. Diretriz Brasileira de Valvopatias – SBC 2011 / I Diretriz Interamericana de Valvopatias – SIAC 2011. Arq Bras Cardiol. 2011;97(5 supl. 1):1-67.
- Lancellotti P, Magne J, Donal E, Davin L, O’Connor K, Rosca M, et al. Clinical outcome in asymptomatic severe aortic stenosis: insights from the new proposed aortic stenosis grading classification. Journal of the American College of Cardiology. 2012;59(3):235-43.
- Bonow RO, Carabello BA, Kanu C, de Leon AC, Jr., Faxon DP, Freed MD, et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Develop Guidelines for the Management of Patients With Valvular Heart Disease). Circulation. 2006;114(5):e84-231.
- Nashef SA, Roques F, Sharples LD, Nilsson J, Smith C, Goldstone AR, et al. EuroSCORE II. European journal of cardio-thoracic surgery : official journal of the European Association for Cardio-thoracic Surgery. 2012;41(4):734-44; discussion 44-5.
- O’Brien SM, Shahian DM, Filardo G, Ferraris VA, Haan CK, Rich JB, et al. The Society of Thoracic Surgeons 2008 cardiac surgery risk models: part 2–isolated valve surgery. The Annals of thoracic surgery. 2009;88(1 Suppl):S23-42.
- Biancari F, Juvonen T, Onorati F, Faggian G, Heikkinen J, Airaksinen J, et al. Meta-analysis on the performance of the EuroSCORE II and the Society of Thoracic Surgeons Scores in patients undergoing aortic valve replacement. Journal of cardiothoracic and vascular anesthesia. 2014;28(6):1533-9.
- Wang TKM, Wang MTM, Gamble GD, Webster M, Ruygrok PN. Performance of contemporary surgical risk scores for transcatheter aortic valve implantation: A meta-analysis. International journal of cardiology. 2017;236:350-5.
- Singh K, Carson K, Rashid MK, Jayasinghe R, AlQahtani A, Dick A, et al. Transcatheter Aortic Valve Implantation in Intermediate Surgical Risk Patients With Severe Aortic Stenosis: A Systematic Review and Meta-Analysis. Heart, lung & circulation. 2017;27(2):227-34.
- Ad N, Holmes SD, Patel J, Pritchard G, Shuman DJ, Halpin L. Comparison of EuroSCORE II, Original EuroSCORE, and The Society of Thoracic Surgeons Risk Score in Cardiac Surgery Patients. The Annals of thoracic surgery. 2016;102(2):573-9.
- Arangalage D, Cimadevilla C, Alkhoder S, Chiampan A, Himbert D, Brochet E, et al. Agreement between the new EuroSCORE II, the Logistic EuroSCORE and the Society of Thoracic Surgeons score: Implications for transcatheter aortic valve implantation. Archives of Cardiovascular Diseases. 2014;107(6-7):353-60.
- Lim WY, Ramasamy A, Lloyd G, Bhattacharyya S. Meta-analysis of the impact of intervention versus symptom-driven management in asymptomatic severe aortic stenosis. Heart. 2017;103(4):268-72.
- Généreux P, Stone GW, O’Gara PT, Marquis-Gravel G, Redfors B, Giustino G, et al. Natural history, diagnostic approaches, and therapeutic strategies for patients with asymptomatic severe aortic stenosis. Journal of the American College of Cardiology. 2016;67(19):2263-88.
- Zhao Y, Owen A, Henein M. Early valve replacement for aortic stenosis irrespective of symptoms results in better clinical survival: a meta-analysis of the current evidence. International journal of cardiology. 2013;168(4):3560-3.
- Agatston AS, Janowitz WR, Hildner FJ, Zusmer NR, Viamonte M, Detrano R. Quantification of coronary artery calcium using ultrafast computed tomography. Journal of the American College of Cardiology. 1990;15(4):827-32.
- Brown JM, O’brien SM, Wu C, Sikora JAH, Griffith BP, Gammie JS. Isolated aortic valve replacement in North America comprising 108,687 patients in 10 years: changes in risks, valve types, and outcomes in the Society of Thoracic Surgeons National Database. The Journal of thoracic and cardiovascular surgery. 2009;137(1):82-90.
- Cribier A, Eltchaninoff H, Bash A, Borenstein N, Tron C, Bauer F, et al. Percutaneous transcatheter implantation of an aortic valve prosthesis for calcific aortic stenosis: first human case description. Circulation. 2002;106(24):3006-8.
- Cribier A, Eltchaninoff H, Tron C, Bauer F, Agatiello C, Sebagh L, et al. Early experience with percutaneous transcatheter implantation of heart valve prosthesis for the treatment of end-stage inoperable patients with calcific aortic stenosis. Journal of the American College of Cardiology. 2004;43(4):698-703.
- Leon MB, Smith CR, Mack M, Miller DC, Moses JW, Svensson LG, et al. Transcatheter aortic-valve implantation for aortic stenosis in patients who cannot undergo surgery. The New England journal of medicine. 2010;363(17):1597-607.
- Kapadia SR, Leon MB, Makkar RR, Tuzcu EM, Svensson LG, Kodali S, et al. 5-year outcomes of transcatheter aortic valve replacement compared with standard treatment for patients with inoperable aortic stenosis (PARTNER 1): a randomised controlled trial. Lancet. 2015;385(9986):2485-91.
- Arora S, Strassle PD, Ramm CJ, Rhodes JA, Vaidya SR, Caranasos TG, et al. Transcatheter Versus Surgical Aortic Valve Replacement in Patients With Lower Surgical Risk Scores: A Systematic Review and Meta-Analysis of Early Outcomes. Heart, lung & circulation. 2017;26(8):840-5.
- Witberg G, Lador A, Yahav D, Kornowski R. Transcatheter versus surgical aortic valve replacement in patients at low surgical risk: A meta-analysis of randomized trials and propensity score matched observational studies. Catheterization and cardiovascular interventions : official journal of the Society for Cardiac Angiography & Interventions. 2018.
- Arora S, Misenheimer JA, Jones W, Bahekar A, Caughey M, Ramm CJ, et al. Transcatheter versus surgical aortic valve replacement in intermediate risk patients: a meta-analysis. Cardiovascular diagnosis and therapy. 2016;6(3):241-9.
- Sardar P, Kundu A, Chatterjee S, Feldman DN, Owan T, Kakouros N, et al. Transcatheter versus surgical aortic valve replacement in intermediate-risk patients: Evidence from a meta-analysis. Catheterization and cardiovascular interventions : official journal of the Society for Cardiac Angiography & Interventions. 2017;90(3):504-15.
- Panchal HB, Ladia V, Desai S, Shah T, Ramu V. A meta-analysis of mortality and major adverse cardiovascular and cerebrovascular events following transcatheter aortic valve implantation versus surgical aortic valve replacement for severe aortic stenosis. The American journal of cardiology. 2013;112(6):850-60.
- Takagi H, Niwa M, Mizuno Y, Goto SN, Umemoto T, All-Literature Investigation of Cardiovascular Evidence G. A meta-analysis of transcatheter aortic valve implantation versus surgical aortic valve replacement. The Annals of thoracic surgery. 2013;96(2):513-9.
- Smith CR, Leon MB, Mack MJ, Miller DC, Moses JW, Svensson LG, et al. Transcatheter versus surgical aortic-valve replacement in high-risk patients. New England Journal of Medicine. 2011;364(23):2187-98.
- Deeb GM, Reardon MJ, Chetcuti S, Patel HJ, Grossman PM, Yakubov SJ, et al. 3-year outcomes in high-risk patients who underwent surgical or transcatheter aortic valve replacement. Journal of the American College of Cardiology. 2016;67(22):2565-74.
- Mack MJ, Leon MB, Smith CR, Miller DC, Moses JW, Tuzcu EM, et al. 5-year outcomes of transcatheter aortic valve replacement or surgical aortic valve replacement for high surgical risk patients with aortic stenosis (PARTNER 1): a randomised controlled trial. The Lancet. 2015;385(9986):2477-84.
- Makkar RR, Fontana GP, Jilaihawi H, Kapadia S, Pichard AD, Douglas PS, et al. Transcatheter aortic-valve replacement for inoperable severe aortic stenosis. The New England journal of medicine. 2012;366(18):1696-704.
- Kapadia SR, Tuzcu EM, Makkar RR, Svensson LG, Agarwal S, Kodali S, et al. Long-term outcomes of inoperable patients with aortic stenosis randomly assigned to transcatheter aortic valve replacement or standard therapy. Circulation. 2014;130(17):1483-92.
- Nishimura RA HD, Jr., Reeder GS. . Percutaneous balloon valvuloplasty. Mayo Clin Proc. 1990;65:198-220.
- Lieberman EB BT, Hermiller JB, et al. Balloon aortic valvuloplasty in adults: failure of procedure to improve long-term survival. J Am Coll Cardiol. 1995;26:1522-8.
- Gil Albarova O, Juez M, Berenguer A, Sanmiguel D, Sirgo Gonzalez J. Implante de válvula aórtica transcatéter. Una revisión de las vías de abordaje. Cirugía Cardiovascular. 2016;23(4):199-204.
- Cheung A, Lichtenstein KM. Illustrated techniques for transapical aortic valve implantation. Annals of Cardiothoracic Surgery. 2012;1(2):231-9.
- Walther T, Dewey T, Borger MA, Kempfert J, Linke A, Becht R, et al. Transapical aortic valve implantation: step by step. The Annals of thoracic surgery. 2009;87(1):276-83.
- Schofer N, Deuschl F, Conradi L, Lubos E, Schirmer J, Reichenspurner H, et al. Preferential short cut or alternative route: the transaxillary access for transcatheter aortic valve implantation. Journal of thoracic disease. 2015;7(9):1543-7.
- Castillo Y, Manrique R, Mainar V, Bordes P, Climent V, Arenas J, et al. Implantación de prótesis aórtica transcatéter por vía transaórtica. Experiencia inicial. Cirugía Cardiovascular. 2013;20(1):35-8.
- Gilmanov D, Farneti PA, Ferrarini M, Santarelli F, Murzi M, Miceli A, et al. Full sternotomy versus right anterior minithoracotomy for isolated aortic valve replacement in octogenarians: a propensity-matched study dagger. Interactive cardiovascular and thoracic surgery. 2015;20(6):732-41; discussion 41.
- Modine T, Sudre A, Amr G, Delhaye C, Koussa M. Implantation of a Sapien XT aortic bioprosthesis through the left carotid artery. Journal of cardiac surgery. 2014;29(3):337-9.
- Hajaj M, Karim A, Pascaline S, Noor L, Patel S, Dakka M. Impact of MRI on high grade Ductal Carcinoma Insitu (HG DCIS) management, are we using the full scope of MRI? Eur J Radiol. 2017;95:271-7.
- Amat-Santos IJ, Rojas P, Gutierrez H, Vera S, Castrodeza J, Tobar J, et al. Transubclavian approach: A competitive access for transcatheter aortic valve implantation as compared to transfemoral. Catheterization and cardiovascular interventions : official journal of the Society for Cardiac Angiography & Interventions. 2018.
- Thongprayoon C, Cheungpasitporn W, Gillaspie EA, Greason KL, Kashani KB. The risk of acute kidney injury following transapical versus transfemoral transcatheter aortic valve replacement: a systematic review and meta-analysis. Clinical kidney journal. 2016;9(4):560-6.
- Liu Z, He R, Wu C, Xia Y. Transfemoral versus transapical aortic implantation for aortic stenosis based on no significant difference in logistic EuroSCORE: a meta-analysis. The Thoracic and cardiovascular surgeon. 2016;64(05):374-81.
- Chandrasekhar J, Hibbert B, Ruel M, Lam B-K, Labinaz M, Glover C. Transfemoral vs Non-transfemoral Access for Transcatheter Aortic Valve Implantation: A Systematic Review and Meta-analysis. Canadian Journal of Cardiology. 2015;31(12):1427-38.
- Conrotto F, D’ascenzo F, Francesca G, Colaci C, Sacciatella P, BIONDI‐ZOCCAI G, et al. Impact of Access on TAVI Procedural and Midterm Follow‐Up: A Meta‐Analysis of 13 Studies and 10,468 Patients. Journal of interventional cardiology. 2014;27(5):500-8.
- Ghatak A, Bavishi C, Cardoso RN, Macon C, Singh V, Badheka AO, et al. Complications and Mortality in Patients Undergoing Transcatheter Aortic Valve Replacement With Edwards SAPIEN & SAPIEN XT Valves: A Meta-Analysis of World-Wide Studies and Registries Comparing the Transapical and Transfemoral Accesses. J Interv Cardiol. 2015;28(3):266-78.
- Panchal HB, Ladia V, Amin P, Patel P, Veeranki SP, Albalbissi K, et al. A meta-analysis of mortality and major adverse cardiovascular and cerebrovascular events in patients undergoing transfemoral versus transapical transcatheter aortic valve implantation using edwards valve for severe aortic stenosis. The American journal of cardiology. 2014;114(12):1882-90.
- Ashley E, Niebauer J. Cardiology Explained. London: Remedica; 2004.
- Paradis J-M, Fried J, Nazif T, Kirtane A, Harjai K, Khalique O, et al. Aortic stenosis and coronary artery disease: What do we know? What don’t we know? A comprehensive review of the literature with proposed treatment algorithms. European heart journal. 2014;35(31):2069-82.
- Montalescot G, Andersen HR, Antoniucci D, Betriu A, de Boer MJ, Grip L, et al. Recommendations on percutaneous coronary intervention for the reperfusion of acute ST elevation myocardial infarction. Heart. 2004;90(6):e37-e.
- Blumenstein J, Kim WK, Liebetrau C, Gaede L, Kempfert J, Walther T, et al. Challenges of coronary angiography and intervention in patients previously treated by TAVI. Clinical research in cardiology : official journal of the German Cardiac Society. 2015;104(8):632-9.
- Kotronias RA, Kwok CS, George S, Capodanno D, Ludman PF, Townend JN, et al. Transcatheter Aortic Valve Implantation With or Without Percutaneous Coronary Artery Revascularization Strategy: A Systematic Review and Meta-Analysis. Journal of the American Heart Association. 2017;6(6).
- Bajaj A, Pancholy S, Sethi A, Rathor P. Safety and feasibility of PCI in patients undergoing TAVR: A systematic review and meta-analysis. Heart & lung : the journal of critical care. 2017;46(2):92-9.
- Yang Y, Huang FY, Huang BT, Xiong TY, Pu XB, Chen SJ, et al. The safety of concomitant transcatheter aortic valve replacement and percutaneous coronary intervention: A systematic review and meta-analysis. Medicine. 2017;96(48):e8919.
- Griese DP, Reents W, Toth A, Kerber S, Diegeler A, Babin-Ebell J. Concomitant coronary intervention is associated with poorer early and late clinical outcomes in selected elderly patients receiving transcatheter aortic valve implantation. European journal of cardio-thoracic surgery : official journal of the European Association for Cardio-thoracic Surgery. 2014;46(1):e1-7.
- Ever D Grech. ABC of interventional cardiology. London: BMJ Publishing Group; 2004.
- Khawaja MZ, Wang D, Pocock S, Redwood SR, Thomas MR. The percutaneous coronary intervention prior to transcatheter aortic valve implantation (ACTIVATION) trial: study protocol for a randomized controlled trial. Trials. 2014;15:300.
- Nishimura RA, Otto CM, Bonow RO, Carabello BA, Erwin JP, Guyton RA, et al. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease. A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. 2014.
- Jacques L, Jensen TS, Schafer J, Fulton S, Schott L, Baldwin J. Decision Memo for Transcatheter Aortic Valve Replacement (TAVR) (CAG-00430N). Centers for Medicare and Medicaid Services. 2012.
- Sintek M, Zajarias A. Patient evaluation and selection for transcatheter aortic valve replacement: the heart team approach. Progress in cardiovascular diseases. 2014;56(6):572-82.
- Martinez GJ, Seco M, Jaijee SK, Adams MR, Cartwright BL, Forrest P, et al. Introduction of an interdisciplinary heart team-based transcatheter aortic valve implantation programme: short and mid-term outcomes. Internal medicine journal. 2014;44(9):876-83.
- Parma R, Zembala MO, Dabrowski M, Jagielak D, Witkowski A, Suwalski P, et al. Transcatheter aortic valve implantation. Expert Consensus of the Association of Cardiovascular Interventions of the Polish Cardiac Society and the Polish Society of Cardio-Thoracic Surgeons, approved by the Board of the Polish Cardiac Society. Kardiologia polska. 2017;75(9):937-64.
- Iglesias D, Salinas P, Moreno R, Garcia-Blas S, Calvo L, Jimenez-Valero S, et al. Prognostic impact of decisions taken by the heart team in patients evaluated for transcatheter aortic valve implantation. Rev Port Cardiol. 2015;34(10):587-95.
- Coylewright M, Mack MJ, Holmes DR, Jr., O’Gara PT. A call for an evidence-based approach to the Heart Team for patients with severe aortic stenosis. Journal of the American College of Cardiology. 2015;65(14):1472-80.
82. Showkathali R, Chelliah R, Brickham B, Dworakowski R, Alcock E, Deshpande R, et al. Multi-disciplinary clinic: next step in «Heart team» approach for TAVI. International journal of cardiology. 2014;174(2):453-5.
Si tienes comentarios sobre el contenido de las guías de práctica clínica, puedes comunicarte con IETSI-EsSalud enviando un correo a ietsi.gpc@gmail.com

SUGERENCIAS
Si has encontrado un error en esta página web o tienes alguna sugerencia para su mejora, puedes comunicarte con EviSalud enviando un correo a evisalud@gmail.com